Kompletny przewodnik pacjenta [2026]
Zakładanie aparatu ortodontycznego to moment, na który pacjenci jednocześnie czekają z niecierpliwością i pewną dozą niepokoju. Krążące opinie — „boli”, „trwa wieczność”, „nie będę mógł jeść” — potrafią skutecznie zniechęcić. Tymczasem rzeczywistość jest znacznie prostsza i mniej dramatyczna, niż sugeruje internetowy szum.
W tym artykule pokażemy Ci dokładnie, jak wygląda procedura zakładania aparatu stałego — krok po kroku, z perspektywy gabinetu z 17-letnim doświadczeniem klinicznym. Na końcu znajdziesz też pełne nagranie wideo z zabiegu przeprowadzonego w naszym gabinecie.
📋 Spis treści
- Zanim usiądziesz na fotelu — przygotowanie do leczenia
- Zakładanie aparatu krok po kroku
- Wideo: cała procedura z naszego gabinetu
- Ile trwa zakładanie aparatu?
- Czy zakładanie aparatu boli?
- Pierwsze dni z aparatem — czego się spodziewać
- Higiena i pielęgnacja aparatu
- Rodzaje aparatów ortodontycznych
- Wizyty kontrolne i czas leczenia
- Po zdjęciu aparatu — retencja
- Najczęściej zadawane pytania (FAQ)
1. Zanim usiądziesz na fotelu — przygotowanie do leczenia ortodontycznego
Aparat ortodontyczny nie pojawia się na zębach z dnia na dzień. Zanim dojdzie do zakładania, pacjent przechodzi kilka istotnych etapów przygotowawczych, których celem jest stworzenie optymalnych warunków do rozpoczęcia leczenia.
Konsultacja ortodontyczna i diagnostyka
Wszystko zaczyna się od pierwszej wizyty, podczas której ortodonta przeprowadza szczegółowy wywiad medyczny, ocenia wadę zgryzu i zleca niezbędne badania diagnostyczne. W Exclusive Dental Studio na tym etapie wykonujemy:
Zdjęcie pantomograficzne (OPG) — panoramiczny obraz wszystkich zębów, korzeni, kości szczęk i żuchwy. Pozwala ocenić stan uzębienia, obecność zębów zatrzymanych (np. ósemek) oraz ewentualne patologie.
Zdjęcie cefalometryczne — boczne zdjęcie rentgenowskie czaszki, niezbędne do analizy relacji szkieletowych między szczęką a żuchwą. Na jego podstawie ortodonta klasyfikuje wadę zgryzu według klas Angle’a.
Skan wewnątrzustny 3D — w naszym gabinecie wykorzystujemy skaner cyfrowy Trios 3Shape, który zastępuje tradycyjne wyciski alginatowe. Cyfrowy model zębów pozwala na precyzyjne zaplanowanie leczenia i jest znacznie wygodniejszy dla pacjenta.
Dokumentacja fotograficzna — zdjęcia twarzy (en face i profil) oraz fotografie wewnątrzustne stanowią punkt odniesienia do oceny postępów leczenia.
Leczenie zachowawcze — zdrowe zęby przed aparatem
Aparat ortodontyczny zakłada się wyłącznie na zdrowe zęby. Przed rozpoczęciem leczenia ortodontycznego należy wyleczyć wszystkie ubytki próchnicowe, wymienić stare, nieszczelne wypełnienia i przeprowadzić profesjonalną higienizację (scaling + piaskowanie). Leczenie ubytków z założonym aparatem jest technicznie możliwe, ale znacznie trudniejsze i może wydłużyć czas noszenia aparatu.
Plan leczenia
Na podstawie zebranych danych diagnostycznych ortodonta opracowuje indywidualny plan leczenia. Pacjent poznaje typ aparatu (stały metalowy, ceramiczny, lingwalny lub nakładkowy), przewidywany czas leczenia, harmonogram wizyt kontrolnych oraz pełny kosztorys. Dopiero po akceptacji planu przez pacjenta przechodzimy do właściwego zakładania aparatu.
2. Zakładanie aparatu ortodontycznego — procedura krok po kroku
Sam zabieg zakładania aparatu stałego jest w pełni bezbolesny — nie wymaga znieczulenia ani wiercenia. Cała procedura składa się z kilku precyzyjnie wykonywanych etapów.
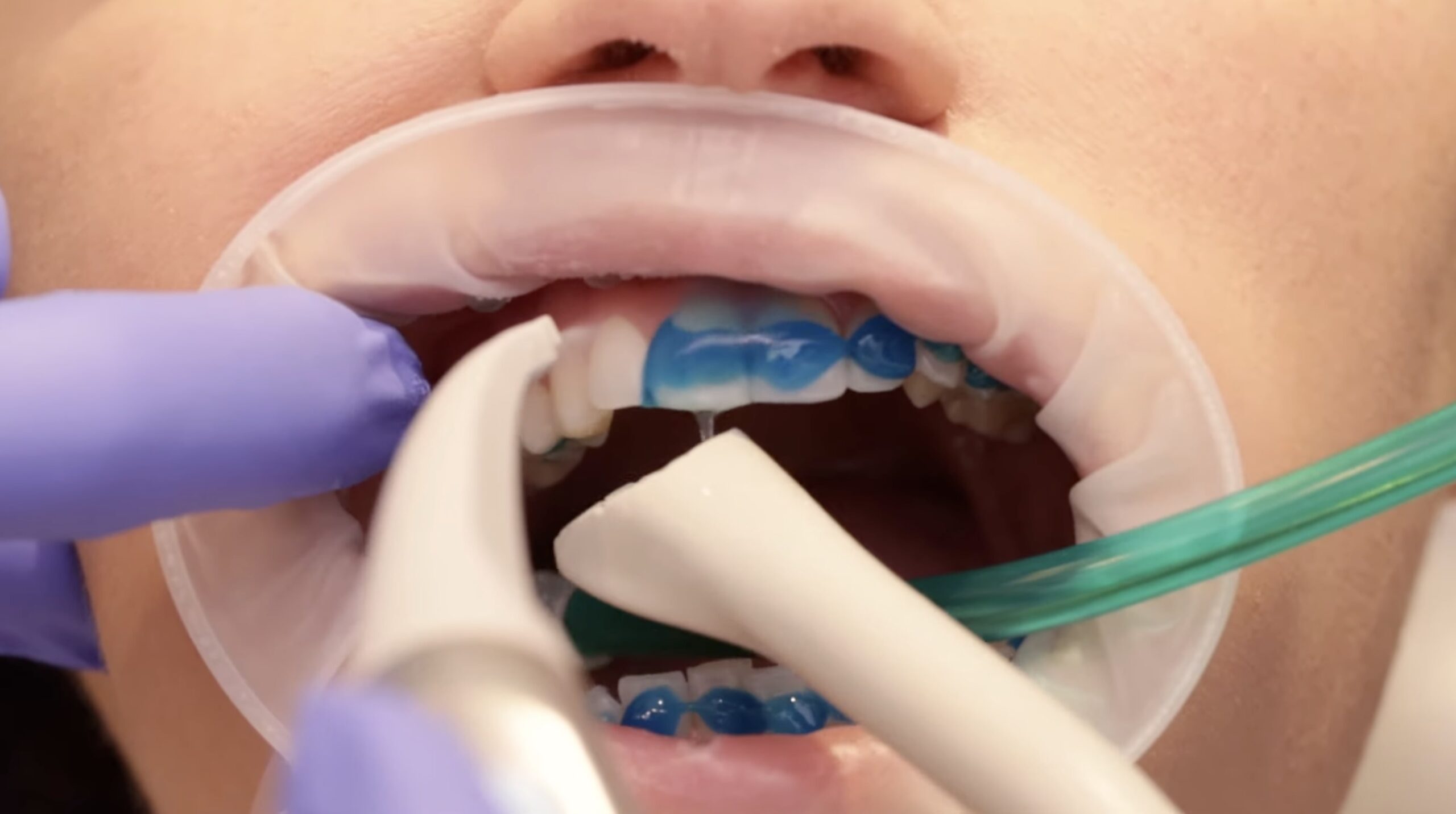
Krok 1: Założenie retraktora i oczyszczenie zębów
Ortodonta umieszcza w ustach pacjenta retraktor (rozwieracz) — elastyczną ramkę, która odsuwa wargi i policzki, zapewniając pełen dostęp do zębów oraz utrzymanie suchego pola pracy. Następnie powierzchnia zębów jest dokładnie oczyszczona specjalną pastą polerską i szczoteczką obrotową. Etap ten trwa około 5 minut, a jego celem jest usunięcie wszelkich zanieczyszczeń, które mogłyby osłabić przyczepność kleju ortodontycznego.
Krok 2: Wytrawianie szkliwa
Na oczyszczone i osuszone zęby ortodonta nakłada preparat wytrawiający — żel na bazie kwasu ortofosforowego (zwykle o stężeniu 37%). Żel pozostaje na szkliwie przez 15–30 sekund, a następnie jest dokładnie spłukiwany wodą. Wytrawianie tworzy na szkliwie mikroporowatą strukturę, która umożliwia chemiczno-mechaniczne połączenie kleju z zębem. Procedura nie uszkadza szkliwa — po zdjęciu aparatu powierzchnia wraca do normy.
Krok 3: Nałożenie primera i kleju ortodontycznego
Na wytrawioną powierzchnię nakładany jest primer (czynnik wiążący), a następnie klej kompozytowy — specjalny materiał stomatologiczny, który tworzy trwałe połączenie między zębem a zamkiem ortodontycznym. Klej utwardzany jest lampą polimeryzacyjną emitującą światło o długości fali ok. 470 nm (niebieskie światło LED). Każdy zamek jest naświetlany indywidualnie przez kilka sekund.
Krok 4: Precyzyjne przyklejanie zamków (bracketów)
To najważniejszy i najbardziej precyzyjny etap całej procedury. Ortodonta umieszcza zamki ortodontyczne na dokładnie wyznaczonych pozycjach na powierzchni każdego zęba — zgodnie z wcześniej opracowanym planem leczenia. Pozycja zamka (w pionie, poziomie i kącie) bezpośrednio wpływa na kierunek i zakres przesuwania zęba, dlatego nawet ułamek milimetra ma znaczenie. Na zęby trzonowe mogą być dodatkowo zakładane pierścienie (bandy) — metalowe opaski, które zapewniają mocniejsze zakotwiczenie aparatu.
Krok 5: Przeprowadzenie łuku ortodontycznego
Przez wszystkie zamki ortodonta przewleka łuk — drut wykonany ze stopu niklu i tytanu (NiTi) lub stali nierdzewnej. To właśnie łuk ortodontyczny jest „silnikiem” aparatu — wygina się pod wpływem ciepła ciała i powoli wraca do zaprogramowanego kształtu, przesuwając przy tym zęby w pożądanym kierunku. Pierwszy łuk jest zwykle cienki i elastyczny, co minimalizuje początkowy dyskomfort. W trakcie leczenia łuki są stopniowo wymieniane na coraz grubsze i sztywniejsze.
Krok 6: Zakładanie ligatur
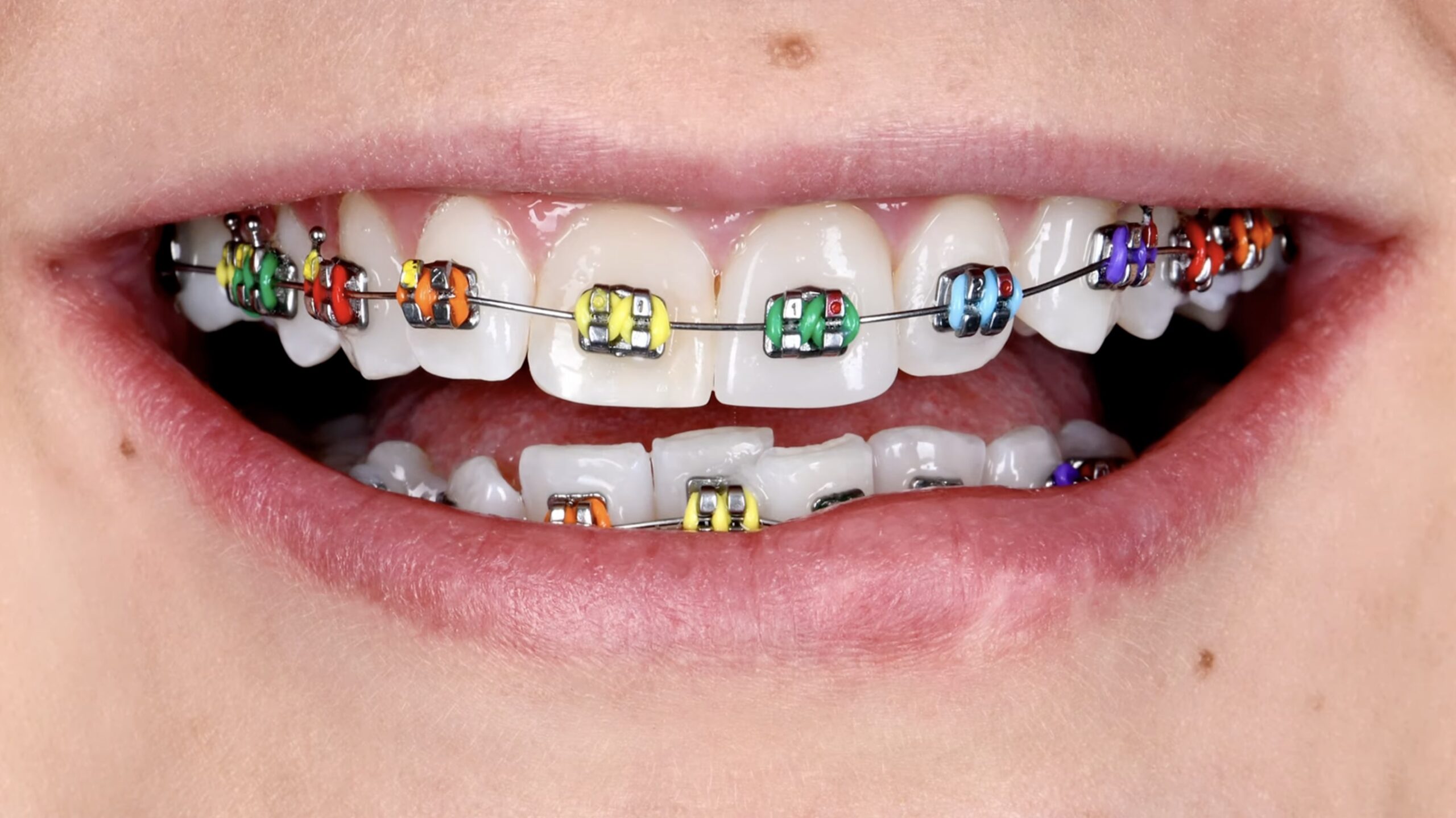
Ostatnim elementem są ligatury — małe elastyczne gumki, które utrzymują łuk w rowku zamka ortodontycznego. To ten etap, na który wielu pacjentów — szczególnie młodszych — czeka z największą niecierpliwością, bo ligatury dostępne są w całej palecie kolorów. Jak mówi nasza pacjentka Dominika w filmie poniżej: „Dokładnie kolory tęczy. Idzie wiosna, żeby było kolorowo!”. Ligatury wymieniane są podczas każdej wizyty kontrolnej, więc kolor można zmieniać co kilka tygodni.
3. Zobacz, jak zakładamy aparat — nagranie z gabinetu
Teoria jest ważna, ale wiemy, że obrazy mówią więcej niż słowa. Poniżej znajdziesz pełne nagranie z zakładania aparatu ortodontycznego w Exclusive Dental Studio. Naszą pacjentką jest Pani Dominika, która zgodziła się, abyśmy sfilmowali cały proces — od wyboru kolorów ligatur, przez montaż górnego i dolnego łuku, aż po efekt końcowy.
Film obejrzało już ponad 106 tysięcy osób — co czyni go jednym z najpopularniejszych materiałów edukacyjnych o ortodoncji w polskim YouTube.

Jeśli interesują Cię efekty leczenia ortodontycznego, zajrzyj na naszą stronę Metamorfozy uśmiechu, gdzie prezentujemy rezultaty naszych pacjentów w formule przed i po.
4. Ile trwa zakładanie aparatu ortodontycznego?
Czas trwania zabiegu zależy od kilku czynników — przede wszystkim od tego, czy aparat zakładany jest na jeden łuk (górny lub dolny) czy na oba łuki jednocześnie.
| Wariant | Orientacyjny czas | Uwagi |
|---|---|---|
| Jeden łuk (górny lub dolny) | 30–60 minut | Najczęstszy wariant na pierwszej wizycie |
| Oba łuki (góra + dół) | 60–120 minut | Dłuższa wizyta, ale mniej wizyt łącznie |
| Aparat lingwalny (od strony językowej) | 90–180 minut | Wymaga większej precyzji |
| Aparat samoligaturujący | 30–50 minut | Bez ligatur — szybszy montaż |
W praktyce klinicznej często decydujemy się na rozłożenie zakładania na dwie wizyty — najpierw górny łuk, a po 2–4 tygodniach dolny. Takie podejście pozwala pacjentowi stopniowo przyzwyczaić się do obecności aparatu w jamie ustnej i jest szczególnie korzystne u młodszych pacjentów.
5. Czy zakładanie aparatu ortodontycznego boli?
Sam zabieg zakładania jest całkowicie bezbolesny. Nie wymaga znieczulenia, wiercenia ani żadnych inwazyjnych procedur. Pacjent może odczuwać jedynie lekki dyskomfort związany z koniecznością utrzymywania szeroko otwartych ust przez dłuższy czas.
Dyskomfort pojawia się dopiero kilka godzin po założeniu aparatu, gdy łuk ortodontyczny zaczyna wywierać siłę na zęby. Pacjenci opisują to uczucie jako tępy ucisk lub nadwrażliwość przy nagryzaniu — podobne do uczucia, gdy zęby „chcą się rozruszać”. Ten stan utrzymuje się zazwyczaj od 3 do 7 dni i stopniowo ustępuje.
Miękka dieta — przez pierwsze 5–7 dni jedz zupy, jogurty, kaszki, smoothie, makaron, jajecznicę. Unikaj twardego pieczywa i mięsa wymagającego intensywnego żucia.
Leki przeciwbólowe — w razie potrzeby ibuprofen (200–400 mg) lub paracetamol, zgodnie ze wskazaniami na ulotce.
Wosk ortodontyczny — jeśli zamek podrażnia śluzówkę policzka lub wargi, nałóż na niego odrobinę wosku (dostaniesz go od ortodonty). Wosk tworzy ochronną barierę między metalem a błoną śluzową.
Zimne napoje i jedzenie — chłodzenie naturalnie zmniejsza ból i obrzęk. Lody, zimna woda, mrożone owoce — na zakładanie aparatu to idealny „przepis”.
6. Pierwsze dni z aparatem — czego się spodziewać
Okres adaptacji do aparatu ortodontycznego trwa zazwyczaj od 1 do 4 tygodni. Oto najczęstsze doświadczenia pacjentów w pierwszych dniach:
Zwiększone wydzielanie śliny — jama ustna reaguje na nowy element. Normalizuje się w ciągu 2–3 dni.
Zmiana sposobu wymowy — szczególnie przy aparatach językowych (lingwalnych). Głoski „s”, „t”, „d” mogą brzmieć inaczej. U większości pacjentów wymowa wraca do normy w ciągu tygodnia.
Podrażnienie śluzówki — wewnętrzna powierzchnia policzków i wargi nie jest przyzwyczajona do kontaktu z zamkami. Wosk ortodontyczny i cierpliwość — po 2–3 tygodniach śluzówka ulega naturalnemu zgrubieniu (keratynizacji) i przestaje reagować.
Wrażliwość na nagryzanie — zęby mogą być tkliwe przy żuciu. To normalna reakcja na siły ortodontyczne. Ustępuje w ciągu 5–7 dni po każdej aktywacji aparatu.
Większość pacjentów przyznaje, że po miesiącu w ogóle przestają zauważać aparat. Po około 6 miesiącach staje się on naturalną częścią codzienności [2].
7. Higiena jamy ustnej z aparatem ortodontycznym
Aparat ortodontyczny tworzy liczne zakamarki, w których łatwo gromadzi się płytka nazębna i resztki pokarmów. Dlatego higiena podczas leczenia ortodontycznego musi być znacznie bardziej skrupulatna niż zwykle. Zaniedbanie czyszczenia może prowadzić do odwapnień szkliwa (widocznych jako białe plamy wokół zamków), próchnicy i zapalenia dziąseł.
Niezbędne narzędzia do higieny z aparatem
Szczoteczka ortodontyczna — z V-kształtnym profilowaniem włosia, które obejmuje zamki z obu stron.
Szczoteczka jednopęczkowa — do precyzyjnego czyszczenia wokół poszczególnych zamków, pod łukiem i wzdłuż linii dziąseł.
Szczoteczki międzyzębowe — do przestrzeni między zamkami i pod łukiem ortodontycznym. Rozmiar dobierany indywidualnie.
Irygator (waterpik) — strumień wody pod ciśnieniem doskonale wymywa resztki pokarmowe z miejsc niedostępnych dla szczoteczki.
Nici ortodontyczne (superfloss) — z usztywnioną końcówką ułatwiającą przewleczenie pod łukiem. Stosowanie codziennie, przynajmniej raz dziennie.
W Exclusive Dental Studio higienzację profesjonalną podczas leczenia ortodontycznego wykonujemy metodą GBT (Guided Biofilm Therapy) — delikatną i bezpieczną dla aparatu. Więcej o tej metodzie przeczytasz w naszym artykule: Higienizacja i profilaktyka zębów.
8. Rodzaje aparatów ortodontycznych
Współczesna ortodoncja oferuje kilka typów aparatów stałych, z których każdy ma swoje wskazania, zalety i ograniczenia. Wybór konkretnego typu zależy od rodzaju wady zgryzu, oczekiwań estetycznych pacjenta i zaleceń ortodonty.
| Typ aparatu | Materiał zamków | Widoczność | Dla kogo |
|---|---|---|---|
| Metalowy klasyczny | Stal nierdzewna | Widoczny | Uniwersalny, najskuteczniejszy w złożonych wadach |
| Ceramiczny (estetyczny) | Ceramika/szafir | Mało widoczny | Pacjenci dbający o estetykę |
| Samoligaturujący | Metal lub ceramika | Zależnie od materiału | Mniejsze tarcie, rzadsze wizyty kontrolne |
| Lingwalny | Metal (od strony językowej) | Niewidoczny | Osoby publiczne, osoby wymagające dyskrecji |
| Nakładkowy (np. Secret Ortho) | Przezroczysta folia | Prawie niewidoczny | Lekkie i średnie wady, dorośli |
W Exclusive Dental Studio pracujemy ze wszystkimi typami aparatów. Dodatkowo oferujemy autorski system nakładkowy Secret Ortho, który projektujemy i produkujemy bezpośrednio w naszym laboratorium protetycznym, co pozwala na pełną kontrolę jakości i szybsze realizacje.
9. Wizyty kontrolne i przewidywany czas leczenia
Zakładanie aparatu to dopiero początek. Aby leczenie przebiegało prawidłowo, niezbędne są regularne wizyty kontrolne, podczas których ortodonta ocenia postępy, wymienia łuki i ligatury oraz wprowadza ewentualne korekty.
Częstotliwość wizyt: co 4–6 tygodni w przypadku aparatów stałych, co 6–8 tygodni przy aparatach samoligaturujących.
Czas trwania wizyty kontrolnej: 15–30 minut.
Co się dzieje na wizycie kontrolnej: ortodonta sprawdza ruchomość zamków, wymienia łuk na następny w sekwencji (zwykle grubszy lub bardziej sztywny), wymienia ligatury, może dogiąć elementy aktywne (sprężynki, elastyki).
Ile trwa leczenie ortodontyczne?
Czas noszenia aparatu jest indywidualny i zależy od stopnia złożoności wady zgryzu. Orientacyjne ramy czasowe:
| Złożoność wady | Przewidywany czas leczenia |
|---|---|
| Lekka (stłoczenia, drobne korekty) | 6–12 miesięcy |
| Średnia (tyłozgryz klasy II, zgryz krzyżowy) | 12–24 miesiące |
| Złożona (wielopłaszczyznowe wady szkieletowe) | 24–36 miesięcy |
Średni czas leczenia ortodontycznego aparatem stałym wynosi około 18–24 miesiące. Czas ten zależy nie tylko od wady, ale także od współpracy pacjenta — stosowania się do zaleceń, noszenia elastyków, unikania twardych pokarmów i regularnych wizyt kontrolnych.
10. Po zdjęciu aparatu — retencja i utrwalenie efektów
Zdjęcie aparatu ortodontycznego to moment radości — ale nie koniec leczenia. Zęby mają naturalną tendencję do powrotu na poprzednie pozycje (tzw. recydywa ortodontyczna), dlatego konieczne jest stosowanie aparatu retencyjnego.
Retencja może przyjmować dwie formy:
Retainer stały — cienki drucik przyklejony do wewnętrznej (językowej) powierzchni zębów przednich. Niewidoczny, nieprzeszkadzający, noszony przez wiele lat lub na stałe. Wymaga regularnej kontroli i profesjonalnej higieny.
Retainer ruchomy (płytka Hawleya lub nakładka) — zdejmowana płytka noszona początkowo całą dobę, potem stopniowo ograniczana do nocy. Ortodonta ustala indywidualny schemat noszenia.
Więcej o tym, dlaczego retencja jest kluczowa dla trwałości efektów leczenia, przeczytasz w naszym artykule: Aparat retencyjny — czy na pewno jest potrzebny?
11. Najczęściej zadawane pytania
Czy mogę jeść normalnie z aparatem ortodontycznym?
Większość pokarmów możesz jeść normalnie, ale powinieneś unikać bardzo twardych produktów (orzechy, twarde cukierki, gryzienie jabłek „na wprost”), kleistych (guma do żucia, krówki, karmel) oraz nawyku gryzienia długopisów czy obgryzania paznokci. Twarde warzywa i owoce kroij na mniejsze kawałki zamiast gryźć wprost. Te zasady chronią aparat przed uszkodzeniem — odklejony zamek oznacza dodatkową wizytę i wydłużenie leczenia.
Ile kosztuje założenie aparatu ortodontycznego?
Koszt leczenia ortodontycznego zależy od rodzaju aparatu, złożoności wady i przewidywanego czasu leczenia. W Exclusive Dental Studio koszt ustalany jest indywidualnie po konsultacji i diagnostyce. Pełny kosztorys przedstawiamy przed rozpoczęciem leczenia, aby pacjent mógł podjąć świadomą decyzję. Aktualny cennik znajdziesz na stronie: Cennik usług EDS.
Czy aparat ortodontyczny można założyć w każdym wieku?
Tak. Leczenie ortodontyczne nie ma górnej granicy wiekowej. O ile zęby i przyzębie są zdrowe, aparat można założyć zarówno u nastolatka, jak i osoby po 50. czy 60. roku życia. Coraz więcej dorosłych pacjentów decyduje się na korektę zgryzu — w naszym gabinecie pacjenci dorośli stanowią znaczną część osób leczonych ortodontycznie. Wiek wpływa na tempo przesuwania zębów (u dorosłych jest nieco wolniejsze), ale nie na jakość końcowego efektu.
Czy mogę uprawiać sport z aparatem na zębach?
Tak, ale przy sportach kontaktowych (piłka nożna, koszykówka, sztuki walki, hokej) zalecane jest stosowanie ochraniacza na zęby. Specjalne ochraniacze ortodontyczne są dostępne w aptekach i sklepach sportowych. Chroni on zarówno śluzówkę przed urazem od zamków, jak i sam aparat przed uszkodzeniem mechanicznym.
Co robić, gdy odklejił się zamek lub wypadł łuk?
Nie panikuj. Jeśli zamek się odkleił, ale nadal jest na łuku — zostaw go i umów się na wizytę w ciągu najbliższych dni. Jeśli łuk wystaje i kłuje — możesz go delikatnie przygiąć do zęba za pomocą gumki od ołówka lub zabezpieczyć woskiem ortodontycznym. Skontaktuj się z gabinetem w celu umówienia wizyty naprawczej. W EDS pozostajemy w dyspozycji telefonicznej — zadzwoń pod numer +48 570 712 712.
Czy aparat ortodontyczny wpływa na wygląd twarzy?
Tak, i to pozytywnie. Korekta zgryzu może subtelnie zmienić proporcje dolnej części twarzy — poprawić profil, zmniejszyć wystawanie brody lub ją skorygować, a także poprawić pozycję warg. Więcej na ten temat przeczytasz w naszym artykule: Ortodoncja a estetyka twarzy.
Jak często wymienia się gumki (ligatury) w aparacie?
Ligatury wymieniane są podczas każdej wizyty kontrolnej, czyli co 4–6 tygodni. Przy każdej wymianie możesz wybrać nowy kolor — lub kombinację kolorów, jak nasza pacjentka Dominika, która na filmie wybrała „kolory tęczy”. Dostępne są też przeźroczyste ligatury dla osób preferujących dyskretny wygląd (choć mogą się przebarwiać od curry, kurkumy i kawy).
Rozważasz leczenie ortodontyczne?
📞 Umów konsultację ortodontycznąGabinety w Poznaniu (Katowicka, CH Posnania) i Gdyni
Telefon: +48 570 712 712
Źródła i literatura
- Lombardo G, Vena F, et al. Worldwide prevalence of malocclusion in the different stages of dentition: A systematic review and meta-analysis. European Journal of Paediatric Dentistry, 2020;21(2):115-122. PubMed
- Proffit WR, Fields HW, Sarver DM. Contemporary Orthodontics. 6th edition, Elsevier, 2018. — Podręcznik referencyjny ortodoncji klinicznej.
- Grippaudo MM, Quinzi V, et al. Orthodontic treatment need and timing: Assessment of evolutive malocclusion conditions and associated risk factors. European Journal of Paediatric Dentistry, 2020;21(3):203-208. PubMed
- Proffit WR, Fields HW, Moray LJ. Prevalence of malocclusion and orthodontic treatment need in the United States: estimates from the NHANES III survey. International Journal of Adult Orthodontics & Orthognathic Surgery, 1998;13(2):97-106. PubMed
- World Health Organization. Oral Health Surveys: Basic Methods. 5th edition, WHO, 2013. — Wytyczne WHO dotyczące epidemiologii chorób jamy ustnej, w tym wad zgryzu.
- Alogaibi YA, et al. Prevalence of Dental Malocclusions in Different Geographical Areas: Scoping Review. Dentistry Journal, 2021;9(10):117. PMC
Artykuł ma charakter edukacyjny i nie zastępuje indywidualnej konsultacji z lekarzem ortodontą. Każdy przypadek wymaga indywidualnej diagnostyki i planu leczenia.
